Un passo importante verso l'immunoterapia personalizzata del cancro
La medicina ripone grandi speranze nell'immunoterapia personalizzata contro il cancro. I vaccini hanno lo scopo di stimolare il sistema immunitario a combattere un tumore. Gli scienziati dell'ETH di Zurigo hanno sviluppato un metodo per determinare quali molecole sono adatte a una vaccinazione specifica per il paziente.
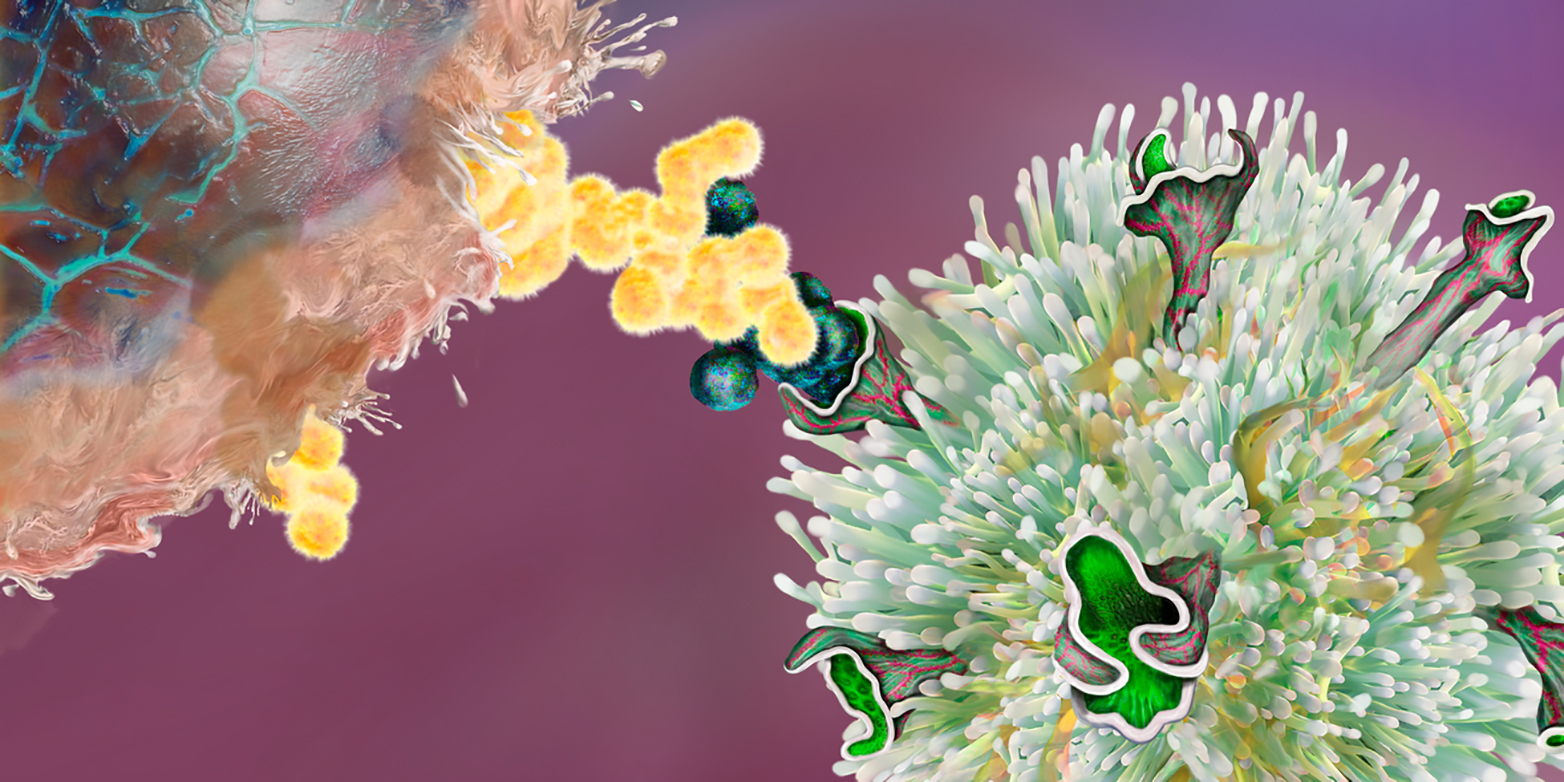
Le cellule del sistema immunitario dell'organismo possono aiutare a combattere i tumori. Da alcuni anni gli oncologi sono in grado di stimolare le cellule T con farmaci - i cosiddetti inibitori del checkpoint - per eliminare le cellule tumorali. L'anno scorso, i due scopritori di questo approccio terapeutico sono stati insigniti del Premio Nobel per la Medicina.
Mentre i medici stanno ottenendo i primi successi con questo metodo, in particolare nel cancro della pelle nera e in alcuni altri tipi di cancro, gli immunologi e i ricercatori sul cancro stanno lavorando per sviluppare ulteriormente l'approccio. Hanno in mente una vaccinazione che aumenti il numero di cellule T che respingono il cancro nell'organismo, rafforzando così la difesa immunitaria. La domanda principale è: quali molecole sono adatte come vaccino? I ricercatori del gruppo di Manfred Kopf, professore di biomedicina molecolare, hanno ora sviluppato un metodo per identificare tali molecole.
Abbinamento tra cellule immunitarie e tumore
Poiché i tumori differiscono notevolmente da paziente a paziente e poiché non esistono due persone (tranne i gemelli identici) con lo stesso sistema immunitario, una futura vaccinazione contro il cancro implica un approccio complesso alla medicina personalizzata. Medicina. L'obiettivo è sviluppare un vaccino personalizzato per ogni paziente.
I componenti delle proteine, i cosiddetti peptidi, presenti nel tumore solo a causa di una mutazione, possono essere utilizzati come vaccino. Poiché le cellule T sono specifiche e riconoscono solo un peptide alla volta secondo il principio del lock-and-key, un altro prerequisito è che il paziente abbia cellule T che riconoscano questi peptidi tumorali. Prima che i medici possano vaccinare un paziente oncologico, è quindi necessario scoprire in laboratorio quali peptidi tumorali sono riconosciuti dalle cellule T del paziente. Solo questi possono essere utilizzati per una vaccinazione personalizzata. Il vaccino dovrebbe quindi attivare le cellule T dell'organismo che riconoscono solo questo peptide (e quindi le cellule tumorali). Queste cellule T dovrebbero infine eliminare il tumore.
Il metodo dei ricercatori Fare all'ETH permette di determinare in laboratorio quale cellula T riconosce quale peptide. Finora era estremamente difficile. Gli scienziati hanno dimostrato che l'approccio funziona utilizzando tumori nei topi. Il prossimo passo dei ricercatori è dimostrare la sua efficacia nei tumori umani.
Un set di cellule separato per ogni paziente
Il nucleo del nuovo metodo è costituito da una collezione di molti milioni di cellule reporter, ognuna delle quali mostra un diverso peptide tumorale sulla superficie cellulare. Le cellule reporter sono progettate in modo tale da diventare verdi non appena entrano in contatto con una cellula T che riconosce il peptide tumorale. Questo permette agli scienziati di trovare i peptidi riconosciuti da una cellula T. I ricercatori mescolano la collezione di cellule reporter con le cellule T del tumore del paziente, isolano le cellule reporter di colore verde e identificano quale peptide sponsorizzano.
Poiché ogni persona (e ogni vertebrato in generale) ha un sistema immunitario individuale e anche i tumori portano un modello individuale di mutazioni, gli scienziati devono produrre un set di cellule reporter per ogni paziente. "Una possibilità è quella di determinare la sequenza genetica del tumore e confrontarla con quella delle cellule sane del paziente", spiega Kopf. In questo modo, i ricercatori possono determinare in che modo il tumore differisce dal tessuto corporeo sano e quindi trasferire le informazioni genetiche con queste differenze specifiche del tumore nelle cellule reporter.
Test sperimentale
"Altri scienziati stanno cercando di utilizzare le previsioni del computer per scoprire quali peptidi tumorali sono adatti per una vaccinazione di questo tipo. Tuttavia, questo approccio è valido solo quanto gli algoritmi utilizzati, che attualmente non sono molto affidabili", spiega Kopf. "Al contrario, abbiamo un test sperimentale in cui siamo certi che le cellule T riconoscano i peptidi del paziente".
I test iniziali su un modello di cancro al seno nei topi hanno dimostrato a Kopf e ai suoi colleghi che il metodo funziona. Nei topi vaccinati, il tumore è stato effettivamente combattuto dal sistema immunitario, ma non nei topi non vaccinati, che gli scienziati hanno usato come controllo.
Gli scienziati hanno presentato una domanda di brevetto per questo metodo cinque anni fa. Nel 2015 hanno vinto il premio Spark dell'ETH di Zurigo per l'invenzione più promettente. La pubblicazione del lavoro sulla rivista scientifica pagina esternaImmunologia su Nature è stato pubblicato in questi giorni.
Gli scienziati hanno fondato la società Tepthera, l'ETH spin-off, per sviluppare ulteriormente la tecnologia a livello commerciale. La giovane azienda prevede di dimostrare l'efficacia dell'approccio anche con i tumori umani.
Altrettanto interessante per le malattie autoimmuni
"In principio, la nostra tecnologia e la vaccinazione personalizzata contro tutti i tipi di cancro sono molto promettenti, soprattutto in combinazione con gli inibitori del checkpoint", afferma Kopf. La tecnologia potrebbe essere utilizzata anche nella ricerca e nel trattamento di malattie autoimmuni come la sclerosi multipla o il diabete di tipo 1".
I pazienti affetti da malattie autoimmuni hanno un sistema immunitario che non combatte solo le cellule estranee o mutate come nelle persone sane. Piuttosto, il sistema immunitario dei pazienti autoimmuni attacca anche le cellule dell'organismo, anche se in molte di queste malattie non è ancora chiaro contro quali molecole dell'organismo sia diretta la risposta autoimmune. Questo aspetto può ora essere studiato con il nuovo metodo. A differenza del cancro, dove l'obiettivo è stimolare le cellule killer con una vaccinazione, nel caso delle malattie autoimmuni l'obiettivo è sviluppare una vaccinazione che smorzi il sistema immunitario.

Letteratura di riferimento
Kisielow J, Obermair FJ, Kopf M: Decifrare la specificità delle cellule T CD4+ utilizzando nuovi recettori chimerici MHC-TCR. Nature Immunology, 11 marzo 2019, doi: pagina esterna10.1038/s41590-019-0335-zpagina esterna